Ингаляции при сухом и влажном кашле у детей небулайзером
Ингаляции весьма эффективный метод, используемый для лечения сухого или мокрого кашля у детей. Сегодня, также как и десятки лет, назад, ингаляции назначают при самых запущенных воспалениях дыхательной системы в комплексе с основной терапией. Благодаря таким лечебным процедурам удается облегчить выделение мокроты, смягчить сухой кашель, устранить патологический процесс, сократить период болезни и полностью выздороветь.
Давно доказано практической медициной, что ингаляция является щадящим и безопасным, а главное очень действенным методом лечения кашля у детей. Это к тому же отличная альтернатива таблеток, микстур и инъекций, нередко вызывающих побочные явления и эффекты. Если нет осложнений, то правильно начинать лечить с помощью небулайзеров – надежного инструмента в борьбе с кашлем. Ингаляционная терапия позволяет лечебным средствам проникать в глубокие отделы дыхательной системы. Это возможно благодаря молекулам пара, усиливающим действие лекарств и устраняющим спазмы гладкой мускулатуры дыхательных органов и способствующим разжижению мокроты.
На сегодняшний день аптеки предлагают небулайзеры двух видов:
Ультразвуковой небулайзер имеет компактные размеры, отличается бесшумной работой, прибор удобен для лечения маленьких детей. Из-за способности разрушать активные вещества лекарств не используется для антибиотиков или гормонов.
Компрессионный небулайзер, хотя и отличается габаритными размерами и шумной работой, но наделен способностью вырабатывать самые мелкие частички.
При выборе типа камеры, учитывается возраст ребенка и форма заболевания. Желательно приобрести небулайзер с диаметром частиц не превышающим 10 мкм.
Перечень препаратов допустимых при использовании небулайзеров
При сухом кашле необходимо смягчить воспаленное горло, снизить вязкость слизи и вывести её из бронхов или легких. В этом случае под наблюдением врача прибегают к ингаляции с применением:
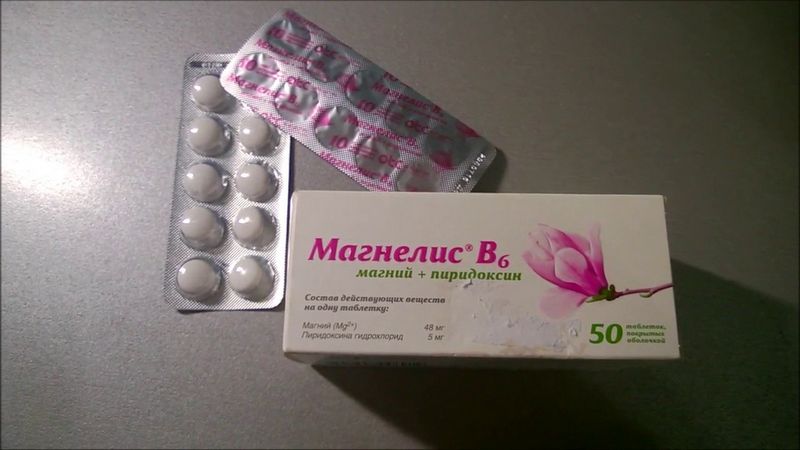
Беродуал – на 1 ингаляцию для детей старше 12 лет требуется 2 мл (40 капель), до 6 лет – 0,5 мл (10 капель). Разводят средство с 3 мл физраствора.
Беротека – на 1 ингаляцию для детей старше 12 лет требуется 0,5 мл (0,5 мг – 10 капель), в запушенных случаях – 1 мл (1 мг – 20 капель). От 6–12 лет (масса тела 22–36 кг) понадобится 0,25-0,5 мл (0,25-0,5 мг – 5-10 капель), в тяжелых случаях – 1 мл (1 мг – 20 капель). Разводят физраствором до объема 3–4 мл.
Сальгима – на 1 ингаляцию требуется 2,5 мл (2,5 мг), применять до 4 раз в день с интервалом между ингаляциями не менее 6 часов, без добавления физраствора.
Тровента – на 1 ингаляцию для детей старше 12 лет требуется 0,5 мг (40 капель), 3–4 раза в день. От 6–12 лет – 0,25 мг (20 капель), 3–4 раза в день. До 6 лет – по 0,1–0,25 мг (8-20 капель), 3–4 раза в день. Разводят физраствором до объема 3–4 мл.
При влажном кашле, когда необходимы отхаркивающие препараты для отхождения мокроты, полезными будут ингаляции с использованием:
Флуимуцила – на 1 ингаляцию для детей старше 12 лет требуется 3 мл, 1-2 раза в день, от 6 до 12 лет – 2 мл препарата, 1-2 раза в день, от 2 до 6 лет – 1-2 мл, 1-2 раза в день. Разводить следует 1:1. Курс лечения – не более 10 дней.
Лазолван, Амбробене – на 1 ингаляцию для детей старше 6 лет, 2-3 мл раствора, 1-2 раза в день, от 2 до 6 лет – 2 мл раствора, 1-2 раза в день, до 2 лет – 1 мл раствора, 1-2 раза в день. Разводят с физраствором в соотношении 1:1. Курс лечения – 5 дней.
Нарзан, Боржоми – 3-4 мл минеральной воды, 2-4 раза в день. Перед ингаляцией выполняют дегазацию воды.
Синупрет , гомеопатический фитопрепарат – на 1 ингаляцию для детей старше 16 лет – смешать 1 мл препарата и 1 мл физраствора, от 6 до 16 лет – 1 мл препарата в 2 мл физраствора, от 2 до 6 лет 1 мл препарата и 3 мл физраствора. По 3-4 мл полученного раствора 3 раза в день.
Мукалтин – 3-4 мл раствора, 3 раза в день.1 таблетку растворяют в 80 мл физраствора до полного растворения без осадка;
Пертуссин – для взрослых и детей старше 12 лет 1 мл препарата разводят в 1 мл физраствора, до 12 лет на 1 мл препарата 2 мл физраствора. На одну ингаляцию – 3-4 мл полученного раствора, 3 раза в день.
Отлично снимают общий воспалительный процесс в дыхательных путях препараты противовоспалительного действия:
Ротокан – на 1 ингаляцию требуется 4 мл раствора, полученного из 1 мл препарата и 40 мл физраствора, 3 раза в день.
Прополис – на 1 ингаляцию требуется 3 мл раствора, полученного из 1 мл препарата и 20 мл физраствора, 3 раза в день. Средство противопоказано при индивидуальной непереносимости продуктов пчеловодства.
Эвкалипт – на 1 ингаляцию требуется 3 мл полученного раствора, 3-4 раза в день. Раствор из 10-15 капель препарата и 200 мл физраствора. Противопоказанием является бронхиальная астма, бронхоспазмы.
Малавит – требуется 1 мл препарата и 30 мл физраствора. На 1 ингаляцию – 3-4 мл раствора, 3 раза в день.
Тонзилгон Н , гомеопатический фитопрепарат –для детей старше 7 лет 1 мл препарата разводят в 1 мл физраствора, от 1 до 7 лет 1 мл препарата и 2 мл физраствора, до 1 года 1 мл препарата и 3 мл физраствора. На 1 ингаляцию – 3-4 мл раствора.
Календула , фитопрепарат – 1 мл препарата и 40 мл физраствора. На 1 ингаляцию – 4 мл готового раствора.
Кашель при бактериальном бронхите, лечат при помощи ингаляций с применением:
Флуимуцил -антибиотика – на 1 ингаляцию детям старше 12 лет – 250 мг, 1-2 раза в день, до 12 лет – 125 мг, 1-2 раза в день. Рекомендуемую дозу препарата разводят 2 мл физраствора.
Фурацилина – на 1 ингаляцию 4 мл, 2 раза в день. Можно растворить 1 таблетку в 100 мл физраствора, 2 процедуры в день.
Диоксидина – на 1 ингаляцию – 3-4 мл полученного раствора. Всего 2 процедуры в день. 1%- ный препарат разводят с физраствором 1:2, 0,5%-ный 1:1.
Хлорофиллипта – на 1 ингаляцию – 3 мл раствора, приготовленного из 1 мл препарата и 10 мл физраствора, 3 раза в день. Красящее вещество, содержащееся в препарате, не отмывается!
Гентамицина – на 1 ингаляцию детям старше 12 лет требуется 0,5 мл (20 мг) препарата, в день1-2 раза; от 2 до 12 лет – 0,25 мл (10 мг), 1-2 раза в день; Разводят дозу для взрослых и детей старше 12 лет в соотношении 1 мл и 6 мл физраствора. Используют по 3-4 мл, 1-2 раза в день; от 2 до 12 лет разводят 1 мл препарата в12 мл физраствора, 3 мл на одну процедуру.
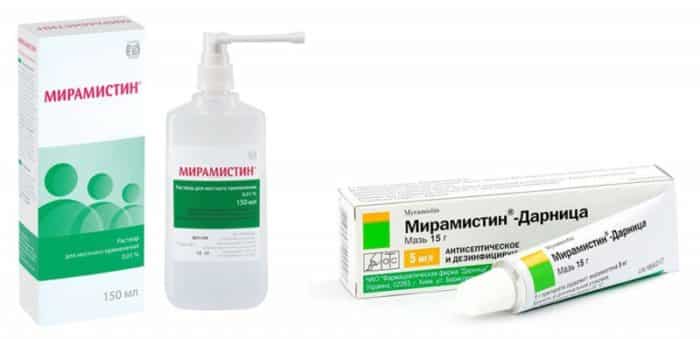
Мирамистин : На 1 ингаляцию взрослым и детям старше 12 лет рекомендуется 0,01%-ный раствор мирамистина по 4 мл 3 раза в день; до 12 лет – 1 мл и 2 мл физраствора, по 3-4 мл 3 раза в день.
Дозировку и частоту использования корректирует лечащий врач при точном диагнозе, учитывая давность течения болезни. Самолечением заниматься не рекомендуется.
Схема последовательности в случае проведения ингаляций несколькими препаратами:
Ингаляции бронхорасширяющими препаратами;
Через 20 минут применяют средства, разжижающие мокроту;
Через 30 минут — ингаляции антисептическими средствами;
Противовоспалительные препараты используют без перерыва после антисептиков;
Иммуномодулирующие препараты используются после цикла лечебных процедур либо в профилактических целях;
Например: физраствор или минеральная вода, смесь из 2 мл лазолвана и 2 мл физраствора, 5 мл ротокана. После выздоровления рекомендуется ингаляции с 2 мл интерферона.
Используемый в домашних условиях ингалятор (небулайзер), следует мыть после каждого применения. Нельзя проводить ингаляции с веществами, для него не предназначенными. Все растворы необходимо подогревать до комнатной температуры.
Образование: Диплом по специальности «лечебное дело» получен в Волгоградском государственном медицинском университете. Тут же получен сертификат специалиста в 2014 г.
Совет 1: Чем подышать через небулайзер при сухом кашле?
Одним из самых эффективных способов лечения сухого кашля являются ингаляции. Этот метод называют «скорой помощью» для организма, так как помогает он очень быстро и имеет минимум противопоказаний. Ингаляции лучше всего делать при помощи специального ингалятора или небулайзера. Небулайзером называется прибор для ингаляции, особым образом распыляющий лекарственный раствор в мелкодисперсных частицах.
Под действием такого прибора распыленные частицы попадают непосредственно на слизистую оболочку верхних дыхательных путей, мгновенно проникая в глубокие слои носоглотки, что обеспечивает быстрое облегчение состояния больного.
Небулайзер – единственный прибор, которым можно лечить человека с высокой температурой, а также маленьких детей с рождения. Он не способствует дополнительному повышению температуры тела и ограничивает область распыления только верхними дыхательными путями, что делает его безопасным даже для малышей.
Причинами сухого кашля могут стать такие заболевания, как трахеит, при котором воспаляется легочный отдел трахеи, ларингит, поражающий слизистую оболочку гортани, плеврит, пневмония, бронхит, бронхиальная астма и многие другие.
В зависимости от вызвавшего сухой кашель заболевания, можно использовать различные растворы для облегчения состояния пациента.
Специальные лекарственные растворы
В аптечном пункте можно найти большое количество самых разных лекарственных растворов от сухого кашля. Самыми эффективными из них являются бронхолитики, такие как сальгим, беротек, беродуал, или муколитики, например лазолван, амброгексал, флумуцил. Однако эти препараты можно применять только после консультации с лечащим врачом, не занимаясь самолечением и не руководствуясь советами знакомых. Перед использованием лекарственного раствора обязательно прочитайте инструкцию по применению и в точности соблюдайте указанную дозировку.
Народные методы лечения сухого кашля
Очень эффективно при сухом кашле дышать через небулайзер простой минеральной водой. Она позволяет мокроте стать более жидкой, что облегчает наступление отхаркивания и выведение получившейся слизи из бронхов и легких.
Кроме того, в лечении сухого кашля помогает использование отвара подорожника, зверобоя, липового цвета, ромашки или шалфея. Чтобы приготовить отвар лекарственных трав, достаточно залить сухие травы кипятком, оставить отстояться несколько минут и тщательно процедить.
- небулайзер сухой кашель
Совет 2: С чем делают ингаляции при сухом кашле
Ингаляции являются одним из самых действенных средств против сухого кашля. Легкие получают воздух, насыщенный влагой и эфирными веществами, которые устраняют раздражение и снимают воспаление. Главная задача ингаляций при сухом кашле — вызвать выделение мокроты, которая является основным признаком начала процесса выздоровления. В качестве растворов для ингаляции используют натуральные отвары, масла различных растений или специальные смеси на основе натуральных ингредиентов.
Ингаляция отварной картошкой
Одним из самых известных и действенных методов лечения сухого кашля является ингаляция отваром картофеля. Его нужно варить на медленном огне около двадцати минут, затем дать отвару охладиться до 65-70 градусов. Дышать парами нужно склонившись над кастрюлей и накрыв голову полотенцем. Не стоит наклоняться слишком низко и вдыхать горячий воздух: температура паров должна быть примерно равной температуре тела. При отсутствии воспаления гортани следует добавить в воду несколько чайных ложек соды. Проводить ингаляцию нужно в течение 15-20 минут по два-три раза в день.
Ингаляция эфирными маслами
Отличное действие на раздраженные легкие оказывают масла хвойных растений. Они наилучшим образом устраняют неприятный зуд и раздражение, причем эффект сохраняется продолжительное время. При использовании масел лучше пользоваться специальными ингаляторами, которые эффективно образуют водяной пар без значительного повышения его температуры. Вдыхать пары необходимо примерно на две трети объема легких, каждый раз задерживая дыхание на 3-4 секунды.
Для приготовления смеси потребуется развести в стакане воды 5-7 капель масла эвкалипта, пихты или ментола. Разные масла можно смешивать, но не следует делать концентрацию слишком высокой. При желании можно добавить одну-две капли эфирного масла из косточек цитрусовых фруктов, что сделает аромат немного мягче. Смесь масла и воды нужно подогреть до 50 градусов и охладить, после чего раствор можно заливать в ингалятор.
Ингаляции при сухом кашле: можно ли их делать, как проводить процедуру?
Сухой кашель возникает на воне воспалительного процесса дыхательных путей, когда происходит активная жизнедеятельность болезнетворных микробов. Под воздействием определенных факторов микроорганизмы быстро размножаются, засевают поверхность слизистой, выделяют токсины, в результате чего у больного появляются интоксикационные явления.
Факторы, влияющие на возникновение кашля:
- общее переохлаждение, купание в холодных водоемах;
- контакт с инфицированным;
- хронические болезни, при которых снижен иммунитет;
- системные болезни крови;
- курение, употребление алкоголя;
- загрязненная экология;
- склонность к аллергическим реакциям.
Заболевания, для которых характерен сухой кашель:
- инфекции верхних дыхательных путей: ОРВИ, гриппозные состояния, воспаление глотки (фарингит) и гортани (ларингит), тонзиллит, гайморит, ринит, синусит, фронтит;
- воспаление трахеи, обструктивный, острый, астматический бронхит, ларинготрахеит;
- бронхиальная астма, бронхоспазм, пневмония, аллергия, туберкулез;
- данный симптом нередко наблюдается при эндокринных и сердечно-сосудистых патологиях: гипертония, ишемия сердца, стенокардия, реабилитация после инфаркта миокарда для профилактики развития простуды, болезни щитовидки.
Лечение сухого кашля
Чаще всего человек кашляет при ОРВИ. Чем раньше начнется терапия, тем быстрее кашель перейдет в продуктивную форму, а значит, состояние больного значительно улучшится. Для облегчения симптомов простуды применяются антибактериальные либо противовирусные препараты, жаропонижающие, обезболивающие. Обязательно подключается диетический и питьевой режим.
По мнению специалистов, ингаляцию при сухом кашле не только можно, но и нужно делать. Для лечения сухого кашля ингаляции успешно применяются не одну сотню лет.
Процедура относится к местной терапии и применяется в комплексе с общим лечением. Помимо ингаляций, местно используют спреи для орошения горла, смазывание слизистой ротоглотки, полоскания, ароматерапию, аппаратные физиопроцедуры.
Что дают ингаляции
Данная процедура не имеет побочных эффектов, ее можно выполнять при беременности, главное правильно подобрать препарат.
- увлажнение слизистой носоглотки;
- снятие отечности;
- эффективное уничтожение микробов;
- уменьшение воспалительного процесса;
- ослабление изнуряющего сухого кашля;
- разжижение мокроты и ее выведение;
- увеличение экссудата, что облегчает течение болезни;
- улучшение циркуляции крови и лимфы;
- улучшение психосоматического состояния при болезни.
Противопоказания
Несмотря на безопасность процедуры, ингаляции ни в коем случае нельзя проводить при некоторых состояниях:
- температура тела 37,5 градуса и более;
- склонность к кровотечениям, особенно к носовым;
- непереносимость лекарственных средств, используемых в ингаляционных растворах;
- тяжелые патологии сердца и сосудов: злокачественная гипертония, декомпенсированные пороки, сердечная и дыхательная недостаточность в стадии декомпенсации, острый инфаркт, инсульт, церебросклероз;
- буллезная эмфизема легких;
- каверны при туберкулезе;
- спонтанный пневмоторакс.
В любых случаях нужно консультироваться со специалистом.
Правила выполнения ингаляций
Выполнение несложных правил усилит эффективность процедуры и поможет избежать нежелательных последствий.
- После приема пищи должно пройти не менее часа.
- До и после процедуры исключить физическую активность.
- После процедуры нельзя есть, пить, курить, разговаривать в течение часа.
- Для эффективного лечения частота ингаляций должна быть не менее трех в день, продолжительность – до 10 минут, для детей – до трех минут 1-2 раза в день.
- Не применять методику при наличии противопоказаний.
- Лекарственные и фитопрепараты использовать только по назначению врача, строго соблюдая дозировку.
- Во время проведения процедуры больной должен быть в свободной одежде, чтобы ничего не сковывало движений и дыхания. Также в процессе нельзя отвлекаться и разговаривать, поэтому взрослым лучше быть при лечении в одиночестве и тишине.
- Если ингаляции проводятся с помощью небулайзера, то после каждого раза нужно дезинфицировать маску.
- Не применять масляные препараты в ультразвуковых небулайзерах.
- Желательно, чтобы ингаляционный пар не попадал на кожу лица.
- Для усиления эффекта дышать нужно через рот и нос.
Какие бывают ингаляторы
Существует 3 вида ингаляторов:
- очень редко сейчас используется паровой ингалятор, поскольку многие препараты нельзя нагревать, а лечение паром противопоказано при повышенной температуре. Такие аппараты больше подойдут для ароматерапии и для содовых ингаляций;
- в домашних условиях также редко используется ультразвуковой ингалятор, поскольку для него ограничен спектр лекарств;
- наиболее удобным является небулайзер или компрессорный ингалятор. Он имеет ряд преимуществ: можно использовать для новорожденных и лежачих больных, исключается риск передозировки лекарств, есть возможность применения в мобильных условиях, нет необходимости в контроле вдоха-выдоха. Небулайзер идеален для купирования астматических приступов, он обеспечивает глубокое проникновение и быстрое всасывание лекарственных частиц.
Портативный аппарат представляет собой пластиковую емкость 5 или 10 мл с двумя выходами, маску и трубку, которая подсоединяется к маске.
Лекарства, используемые для ингаляций
Самым безопасным ингаляционным раствором является физраствор. Ингаляции физраствором облегчают дыхание, снимают отек и воспаление, увлажняют и дезинфицируют слизистую. Можно воспользоваться готовым физраствором или сделать его дома. 3-4 г соли растворить в 200 мл теплой воды. Для небулайзера можно использовать не только медикаменты, но также физраствор и минеральные воды. Вода должна отстояться до исчезновения пузырьков.
Для ингаляций назначаются антибиотики, муколитики, местные анестетики, комбинированные препараты, гормональные средства. Наиболее безопасное и эффективное средство – Ротокан.
Проведение процедуры
Процедуру лучше проводить сидя. Наполнить контейнер стерильным раствором, надеть маску. После вдоха желательно задержать дыхание на 1-2 секунды, затем максимально выдохнуть.
Можно проводить ингаляции и без специальных аппаратов над кастрюлей с отваренным горячим картофелем или травяным отваром с содой, эфирным маслом, бальзамом «Звездочка». Для лечения сухого кашля подойдет эвкалипт, ромашка, зверобой, шалфей. Следует сесть над емкостью с паром, накрыться одеялом с головой и подышать 10-15 минут.
Несмотря на высокую эффективность ингаляций при лечении простуды, данный метод поможет выздороветь только в комплексе с общей и местной терапией.
Мокрый и сухой кашель у детей Лечение при помощи ингаляции
К ашель – это ответ организма на раздражающие факторы, поэтому его не следует подавлять. Леденцами и таблетками от кашля ситуация только усугубляется, поскольку необходимо не устранять кашель, а помогать ему. Дело в том, что кашель стимулирует отхождение мокроты, вследствие чего легкие очищаются, а необходимость и желание кашлять проходят сами собой.
Лечение кашля у ребенка дома: что следует знать
Ингаляция – это один из эффективнейших, но, к сожалению, практически забытый способ лечения как сухого, так и мокрого кашля у детей. Основным плюсом такого лечения является локальное воздействие: не нагружаются другие органы ребенка, что во много раз снижает вероятность осложнения.
Сухой кашель зачастую гораздо мучительнее, и переносится он труднее мокрого. Поэтому основной задачей лечения при сухом кашле является его размягчение, после чего процесс лечения значительно ускоряется.
Мокрый кашель намного продуктивнее сухого. Он быстро выводит мокроту из легких и перестает мучать малыша. Ингаляция при мокром кашле у ребенка так же эффективна, как и при сухом – разжиженная при паровом воздействии мокрота быстрее очистит легкие.
С чем делать ингаляции: делаем лечение максимально эффективным
Если вашего ребенка мучает сухой и надоедливый кашель (если этот кашель, конечно, не вызван воспалительным процессом гортани), то в таком случае прекрасно подойдут щелочные компоненты. Для этого добавьте в воду 2-3 чайные ложки пищевой соды. Для наилучшего эффекта в содовый раствор можно добавить несколько капель душицы.
При сухом кашле также отлично работает “бабушкин” метод лечения – вдыхание паров картофеля, сваренного в мундире.
Если же у вашего ребенка мокрый кашель, советуем добавлять в воду травы и эфирные масла.
Если мокрый кашель осложнен насморком, подойдут ингаляции с добавлением эвкалипта или прополиса, которые не только снимут отечность носа, но и будут действовать как анестезирующие лекарства.
Процедура проведения: как правильно делать
Паровую ингаляцию проводят над кастрюлей с горячей водой объемом около 1 литра, в которую добавляются лекарственные вещества. Ребенок должен наклонить голову над кастрюлей и накрыть ее полотенцем, что обеспечивает поддержание температуры вдыхаемого пара на должном уровне. Во время проведения процедуры необходимо дышать только ртом. Длительность ее проведения для ребенка должна составлять от 3 до 8 минут и не менее чем через 2 часа после приема пищи, а частота не должна превышать 2 раз в сутки.
Отметим, что при проведении лечения с помощью пара в домашних условиях важно правильно подобрать температуру воды. Только взрослые могут делать ингаляции над кастрюлей с кипящей водой, у маленьких детей такие процедуры могут закончиться ожогом ротовой полости и дыхательных путей. Идеальная температура водяного пара для детей в возрасте до года – 30 градусов по Цельсию, у детей от года до 3 лет – до 40 градусов.
Немаловажным будет отметить, что ингаляции противопоказаны при повышенной температуре тела, заболеваниях сердца и склонности к носовым кровотечениям.
При проведении процедуры вам необходимо учитывать следующие нюансы:
- Ингаляция требует задержания дыхания при вдохе приблизительно на 2 секунды;
- Одежда ребенка должна быть свободной и не стеснять его;
- После проведенной ингаляции рекомендуется провести минимум час в спокойствии, не напрягая горло.
Рецепты травяных ингаляций:
- Перечная мята и чеснок. В кипящую воду следует добавить 2 чайные ложки перечной мяты. Подогревать на медленном огне в течение 5-7 минут. После чего процедить и добавить предварительно помолотый зубчик чеснока;
- Ромашка. В кипящую воду добавить 1 столовую ложку измельченных цветков ромашки. Подогревать на медленном огне около 20-30 минут.
Рецепты для ингаляции с эфирными маслами:
- 2-3 капли эфирного масла ладана, имбиря или кипариса на литр воды;
- 3-5 капель эфирного масла розмарина или бергамота на литр воды;
- 5-7 капель эфирного масла эвкалипта или сандала на литр воды.
Соединяя проверенные народные средства, вы в течение короткого времени избавите вашего ребенка от надоедливого кашля.
Ингаляции при кашле у детей: как вылечить ребёнка в домашних условиях
Кашель у ребенка является ответной реакцией его организма на определенные раздражающие факторы, способствует отхождению мокроты и очищению легких. Но в некоторых случаях кашель может являться довольно мучительным, а потому его следует лечить. Сделать это дома довольно просто с помощью ингаляций, которые являются не только эффективными, но и безопасными для детей. Главный плюс подобного метода лечения сухого и мокрого кашля заключается в локальном воздействии лекарственных компонентов, а значит, другие органы не будут нагружаться, что снижает риски развития осложнений.
Сухой и мокрый кашель: что важно знать
Особенно мучительным для детей является сухой кашель. С помощью регулярных ингаляций с лечебными растворами можно добиться его размягчения и улучшения состояния ребенка. Основной целью лечения становится стимулирование процесса образования мокроты. Это важно, потому что именно сухой кашель поддерживает воспалительный процесс, при котором инфекция просто не может выйти из организма.
Мокрый кашель часто не требует специального лечения, так как довольно быстро выводит мокроту и проходит самостоятельно. В этом случае проведение ингаляций позволит ускорить процесс очищения легких ребенка. Обычно мокрый кашель возникает после сухого, что является хорошим признаком отступления болезни. Однако родителям следует знать, что сухой и мокрый кашель – это два разных состояния, а значит, и подход к лечению должен быть принципиально различным.
Правила проведения ингаляций для детей
Дома проводить ингаляции ребенку можно разными способами. Для детей старшего возраста подойдут паровые ингаляции, при которых требуется дышать над кастрюлей с горячей водой с добавлением лечебных компонентов. Такие ингаляции можно проводить по пять-десять минут дважды в сутки.
При проведении паровых ингаляций маленьким детям необходимо следить за температурой воды, которая не должна превышать тридцати градусов. В противном случае паровая процедура может привести к ожогу полости рта.
Гораздо удобнее в домашних условиях пользоваться специальным прибором – небулайзером. Небулайзеры бывают разных видов, но принцип их действия всегда аналогичен. Данный прибор, оснащенный специальной маской или насадкой, распыляет лекарственное вещество, которое проникает глубоко в бронхи и оказывает локальное лечебное воздействие.
Ингаляция окажется максимально действенной при соблюдении следующих правил:
- в процессе ингаляции желательно задерживать дыхание при вдохе на пару секунд. На совсем маленьких детей это правило, конечно, не распространяется;
- проводить процедуру рекомендуется как минимум за час до еды или через час-два после приема пищи;
- после ингаляции необходимо, чтобы ребенок оставался в состоянии покоя на протяжении двух часов;
- также не рекомендуется выходить на улицу в течение нескольких часов после проведения ингаляции;
- перед началом курса лечения кашля с помощью ингаляций необходимо посоветоваться с врачом, он поможет рассчитать дозу лекарственного препарата и время процедуры.
Ингаляции при сухом кашле
Если у ребенка наблюдается тяжело протекающий, сухой кашель ингаляции лучше всего проводить с использованием муколитических лекарственных препаратов. Перевести сухой кашель в мокрый и укорить процесс выздоровления помогут следующие лекарства:
- АЦЦ – данный препарат можно использовать для ингаляций по 1 миллилитру детям до двух лет и по 2 миллилитра детям старшего возраста;
- Лазолван или Амбробене – применяются по аналогичной схеме;
- Пертуссин – экстракт лекарственных трав, который следует разводить с физраствором в одинаковом соотношении.
Использовать любые препараты необходимо только по рекомендации врача и в строгом соответствии с инструкцией.
Не каждое лекарственное средство может использоваться в небулайзере для проведения ингаляций. Некоторые масляные, солевые, ароматические растворы или отвары собственного приготовления могут испортить прибор.
Ингаляции при мокром кашле
Средства против кашля
Если применение вышеописанных препаратов дало положительный эффект и сухой кашель у ребенка преобразовался в мокрый, нужно помочь его легким очиститься от мокроты. Для этого могут проводиться ингаляции со следующими средствами:
- Фурациллин;
- препараты на основе лекарственных трав, например, Синупрет или Ротокан;
- содовый раствор, который абсолютно не имеет противопоказаний;
- раствор или настой листьев эвкалипта.
Если при мокром кашле проводить ингаляции ребенку по два раза в сутки хотя бы по пять минут, улучшение его состояния наступит уже через несколько ней.
Рецепты отваров от кашля для ингаляций
Отвары помогающие при кашле
При нежелании родителей использовать аптечные препараты для ингаляций ребенку, растворы можно приготовить самостоятельно з природных ингредиентов:
- настой из листьев эвкалипта – две ложки сухого сырья залить литром воды, довести до кипения и настоять;
- аналогичным образом можно приготовить отвар ромашки;
- хороший эффект при кашле дают ингаляции с отваром мяты, в который добавляется протертый зубчик чеснока. Однако подобное средство может применяться только для паровых ингаляций, в небулайзер добавлять его не следует, чтобы не сломать аппарат.
Кроме того ингаляции можно проводить с эфирными маслами. На литр воды следует добавить пару капель несколько капель масла имбиря, розмарина, кипариса, эвкалипта или бергамота.
Противопоказания
Ингаляция, как и любая лечебная процедура, имеет несколько противопоказании. Во-первых, врач может не рекомендовать ее проведение при наличии у ребенка некоторых хронических заболеваний, например, патологиях сердечнососудистой системы или бронхиальной астме, а также острых состояний, таких как гнойная ангина. Во-вторых, ингаляции не проводятся при повышенной температуре. Кроме того, при использовании готовых аптечных средств следует убедиться, что у ребенка нет на них аллергии.