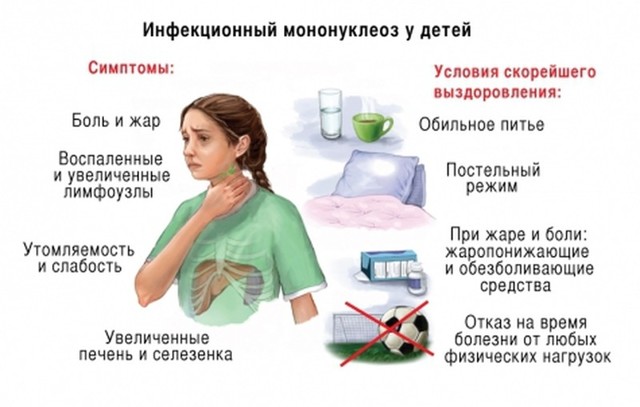
Если у ребенка температура и болит живот
Сочетание болей в животе у ребенка с повышением температуры тела считаются тревожными симптомами и не всегда их причиной являются заболевания пищеварительной системы. Поэтому особо важными факторами считаются время появления симптомов (боли в животе с температурой), наличие других признаков болезни (высыпания, рвота, диарея, кашель, насморк, стойкая вялость, слабость, головная боль), периодичность и длительность их возникновения.
Причины болей в животе с температурой
Основными причинами появления повышения температуры и болей в животе являются:
1) у детей до года:
- гастроэнтериты, вызванные возбудителями кишечных инфекций вирусной или бактериальной природы (эшерихиозы, ротавирусная или энтеровирусная инфекция, дизентерия, сальмонеллез);
- респираторные вирусные инфекции с кишечным или гастритическим синдромом;
- детские инфекции;
- инвагинация кишечника;
- перитонит в результате ущемления грыжи (пупочной или паховой), асептического воспаления кишечника;
- пневмония, плеврит;
- пиелонефрит.
2) у детей старшего возраста:
- кишечные инфекции;
- респираторные вирусные инфекции с абдоминальным синдромом и мезаденитом (чаще аденовирусная, риносинцитиальная или парагриппозная инфекция);
- острый аппендицит;
- перитонит (первичный и вторичный);
- острые формы воспалительных заболеваний пищеварительной системы (энтерит, гастрит, колит, панкреатит);
- острый запор;
- детские инфекции (паротит, краснуха, корь, скарлатина);
- ацетонемический синдром;
- пиелонефрит; воспаление легких и плевры.
Что делать, если у ребенка температура и болит живот?
Боли в животе и повышение температуры в большинстве случаев свидетельствуют о наличии в организме малыша воспалительного процесса и/или острой хирургической патологии, поэтому при их появлении нужно вызвать бригаду «скорой помощи».
Большое значение в определении причины возникновения патологических симптомов и диагностики болезни считаются:
- локализация и продолжительность болевого синдрома;
- динамика повышения температуры (от субфебрильной до высокой) и реакция на прием жаропонижающих средств;
- появление других признаков заболевания.
Детский организм, особенно в раннем возрасте, отличается незрелостью многих органов и систем, нестабильностью их работы и взаимодействия. Поэтому клинические проявления многих болезней отличаются от патологических симптомов сходных заболеваний у взрослых пациентов. И часто появление данных симптомов при различных патологиях в большинстве случаев обусловлено анатомо-функциональными особенностями детского организма: пищеварительной, эндокринной и нервной систем и нестабильной терморегуляции.
Необходимо знать, что симптомы острой хирургической патологии у детей в течение определенного времени имеют скрытое или сглаженное течение и проявляются периодическими болями в животе без четкой локализации, повышением температуры и однократной рвотой. Поэтому уточнить диагноз может только специалист, а промедление в обращении за медицинской помощью часто приводит к опасным для жизни осложнениям.
Все заболевания, которые сопровождаются болями в животе с температурой, рвотой и диареей, сопровождаются стойкой интоксикацией и обезвоживанием организма малыша, провоцируют нарушение работы многих органов и систем организма и приобретают затяжное и осложненное течение.
Поэтому необходимо отследить все признаки болезни до приезда бригады «скорой помощи», динамику их появления, поставить врача в известность о наличии у ребенка хронических заболеваний, травм, оперативных вмешательств, контакта с инфекционными больными.
Первая помощь ребенку до приезда скорой
До приезда «скорой» необходимо:
- успокоить ребенка; измерить температуру:
- при повышении более 38,5 нужно ее снизить – прием жаропонижающих в детских формах (сироп, ректальные свечи) и в допустимой разовой дозировке, соответственно возраста;
- обеспечить покой и постельный режим;
- при выраженном болевом синдроме (появлении нестерпимой боли) возможен прием дротаверина (но-шпы).
Что нельзя делать:
- заниматься самолечением – только специалист может поставить правильный диагноз и определить тактику лечения;
- прикладывать к животу тепло или холод;
- принимать обезболивающие препараты – это может исказить клиническую картину, особенно при наличии острой хирургической патологии;
- осуществлять промывание желудка или кишечника;
- кормить ребенка.
Про изжогу
23.09.2018 admin Комментарии Нет комментариев
Достижения современной медицины позволяют врачам успешно противостоять многим серьезным заболеваниям. Однако даже при сегодняшнем уровне развития науки и медицины, пневмония (воспаление легких), симптомы которой часто напоминают обычную простуду, по-прежнему считается серьезной и опасной патологией, требующей оперативного реагирования.
Чаще всего от этой болезни страдают дети (до 2 лет), люди пожилого возраста, а также люди со сниженным иммунитетом.
Симптомы пневмонии могут быть разными, в зависимости от того, какой именно возбудитель вызвал развитие болезни. Так, бактериальная пневмония, симптомы которой – это чаще всего резкое повышение температуры, одышка, учащенное дыхание, озноб. В таком состоянии пациент обильно потеет, его беспокоят боли в груди (особенно при попытке сделать глубокий вдох) и кашель с мокротой зеленоватого или рыжеватого оттенка. Губы и ногти больного приобретают синеватый цвет, возможна рвота и боль в животе.
Признаки воспаления легких, если оно спровоцировано вирусом, включают в себя высокую температуру тела, ломоту в костях и мышечные боли, сухой кашель и слабость.
Примечательно, что в последнее время очень часто заболевание протекает бессимптомно, особенно у детей в младенчестве. Часто у малышей просто поднимается температура и наблюдается вялость, отсутствие аппетита. Такое состояние очень опасно тем, что при отсутствии симптомов пневмония диагностируется слишком поздно.
Развитие пневмонии может быть спровоцировано некоторыми вирусами, грибками, микоплазмами и другими патологическими микроорганизмами. Наиболее распространенный возбудитель воспаления легких у детей – streptococcus pneumoniae.
Дыхательная система человеческого организма очень восприимчива к инфекционным заболеваниям, которые в основном передаются воздушно-капельным путем. Кроме того, в некоторых случаях пневмонию может вызвать условно-патогенная микрофлора носоглотки и рта – чаще всего это происходит на фоне ослабленного иммунитета. В таких случаях диагностируется первичная пневмония. Если воспаление легких возникло на фоне уже существующей инфекционной болезни, после попадания патологических микроорганизмов из очага инфекции в легкие с кровотоком, то диагностируется вторичная пневмония.
Выделяется несколько разных форм заболевания, наиболее типичной здесь является локализованная пневмония, при которой в основном страдают только легкие. Болезнь почти не влияет на другие системы организма и проявляется в виде кашля (вначале сухого, а позже – мокрого), одышки, учащенного дыхания и повышенной температуры тела.
Помимо локализованного воспаления легких, существуют также другие формы этой болезни:
- Крупозная пневмония, чаще всего поражающая детей дошкольного и школьного возраста, может развиваться как самостоятельно, так и на фоне какой-либо другой патологии – к примеру, хронического бронхита. При этом, у ребенка часто возникает рвота и боли в животе, распространяющиеся в спину, плечо или подреберье.
- Токсическая форма болезни развивается постепенно и поражает весь организм больного. Иногда нарушения функций разных органов настолько тяжелы, что из-за них невозможно распознать симптомы самой пневмонии. Заболевание характеризуется вялостью мышц, беспокойным или наоборот, угнетенным психологическим состоянием и часто осложняется судорожными припадками и/или гнойным менингитом.
- Для хронической пневмонии характерен кашель со слизисто-гнойной мокротой, который может мучить больного годами. При такой форме болезни наблюдается повышенная потливость и боли в грудной клетки с пораженной стороны, периодические повышения температуры. Часто хроническая форма болезни осложняется эмфиземой легких и хроническим бронхитом.
- Аспирационная пневмония возникает у новорожденных в результате попадания околоплодных вод в легкие. Кроме этого, болезнь может развиться после попадания в дыхательные пути рвотных масс или молока – при этом, у детей появляется вялость, прерывистое дыхание, кашель, апноэ, отеки, а кожные покровы становятся синюшными.
- Гриппозная пневмония характерна примерно для 5-6% больных гриппом и чаще всего развивается у людей, организм которых ослаблен хроническими или бактериальными заболеваниями. Течение болезни очень тяжелое и сопровождается симптомами общей интоксикации организма, кашлем с кровянистой мокротой, резкой одышкой и хрипами в грудной клетке.
- Аденовирусная пневмония – сравнительно легкая форма болезни, при которой наблюдается кратковременное повышение температуры до 38°, а также признаки фарингита и ринита.
Атипичная форма пневмонии провоцируется тем же микробами, что и все остальные формы болезни, однако отличается от них течением. Атипичным воспаление легких называют, если оно выражается в необычных признаках или необычных лабораторных показателях при обычной симптоматике.
При такой болезни госпитализация показана больным в тяжелом состоянии и грудным детям, а в остальных случаях лечение индивидуально и в каждом конкретном случае врач решает как и где проводить лечение. В любом случае необходима консультация врача, так как промедление лечения может быть весьма печальным.
Бактериальную форму болезни лечат антибиотиками, в зависимости от чувствительности к ним возбудителя. Если пневмонию вызвали другие микроорганизмы, врач подбирает соответствующую терапию. Также при воспалении легких показаны препараты, разжижающие мокроту и расширяющие бронхи, кислородотерапия и противовоспалительные средства.
Профилактика
Снижению вероятности развития пневмонии способствует своевременное лечение инфекционных болезней, укрепление иммунитета и занятия спортом, отказ от вредных привычек, в частности – от курения, мытье рук при необходимости, правильное питание и рациональное соотношение работы и отдыха.
Почему болит живот при возникновении кашля
Если при кашле болит живот, это свидетельствует о сильном напряжении мышц в момент произведения человеком усиленного выдоха ртом. Это бывает при остром течении воспалительного процесса в бронхах на фоне простуды, ОРВИ. Если наоборот, сначала появляется боль в полости брюшины, затем кашель через 2-3 дня, то причина связана с пищеводом или инфекцией в ЖКТ.
Чтобы подобрать эффективный метод лечения, важно выявить причину появления кашля и установить насколько он связан с болью в животе.
Сухой, частый кашель провоцирует, напряжение мышц брюшного пресса. Среди основных причин возникновения боли внизу живота, выделяют следующие:
- перенапряжение, надрыв мышц брюшного пресса;
- альгоменорея – пребывание матки в тонусе у женщин в случае оказания излишнего напряжения на сократительную мускулатуру;
- воспалительные процессы в мочеполовой системе (поликистоз, цистит) при обострении, спровоцированным простудой, патологиями бронхолегочной системы (фарингит, ангина);
- кишечный грипп или ротавирусная инфекция с появлением симптоматики, схожей с пищевым отравлением (спастическими болями в животе, рвотой, жидким стулом, повышением температуры, кашлевым приступом, насморком);
- боррелиоз, вызванный укусом клеща, с инфекционным течением и дополнительными признаками (боль в области живота, спазмы в гортани и груди, повышение температуры до высоких значений).
Если при кашле болит низ живота, это может свидетельствовать о развитии гельминтоза. Дополнительно наблюдается повышение высокой температуры, рвота, тошнота, диарея. При аппендиците появляется режущая боль в животе, усиливающаяся при кашле.
Признаки у женщин
Спазмы и сухой кашель в животе – частое явление у женщин в критические дни. Симптомы характерны для воспаления придатков (цистит), яичников (поликистоз).
Особую опасность представляет разрыв кисты, возникающий в следствие перенапряжения брюшных мышц. В этому случае, не стоит откладывать с посещением гинеколога.
Кашель и боль в животе у беременных женщин могут появиться в случае:
- стремительного сокращения диафрагмы;
- повышения давления в кровеносных сосудах;
- растяжение стенок брюшной полости при повышенном тонусе матки
Первая помощь
Для устранения симптомов следует принять Но-шпу, Спазмалгон, Нурофен, Пенталгин. Если причина – простуда, то первая помощь при кашле должна быть следующей:
- вдыхать отвары ромашки (вареного картофеля) или можно делать ингаляции с добавлением эфирных масел;
- поддерживать влажный микроклимат в помещении, не допуская сухости воздуха, приводящего к раздражению воспаленных дыхательных путей;
- полоскать горло, ротовую полость отварами трав (ромашка, шалфей) с целью ускорения вымывания инфекции наружу.
Если покашливание и боль в животе вызвано тем, что заболевший простужен, то после прохождения обострения, побочные признаки пройдут сами по себе. Если же болезненность живота не связана с простудой, стоит обратиться к хирургу или урологу, женщинам – к гинекологу для проведения полного обследования. Самолечение – исключено.
Если беспокоит сухой кашель при ОРВИ, гриппе, необходимо принять меры по его переводу в мокрый и тем самым минимизировать нагрузку на брюшные мышцы. Для устранения симптомов, допустимо использовать следующие средства:
- редька и мед (сироп) для устранения покашливания, болезненности в левой части живота;
- овсяный отвар для разжижения мокроты в бронхах;
- банановая настойка от простуды, насморка, повышении температуры;
- щелочная вода, обильное питье.
При воспалении в бронхах наблюдаются выбросы кислоты из желудка в пищевод, провоцирующие приступы кашля. Лечение – антибиотиками. В случае резкого ухудшения самочувствия требуется срочная госпитализация. Женщинам в период беременности не рекомендуется принимать какие-либо лекарства для облегчения самочувствия. Стоит лишь лечь на спину, успокоиться, расслабиться и вызвать врача.
Нельзя откладывать посещение специалистов, если симптомы не проходят на протяжении 3-4 дней. Повышенное давление в области брюшины может быть вызвано циститом, поликистозом, гастритом, гиперацидным гастродуоденитом, рефлюксной болезнью в сопровождении с болями в нижней части живота (слева), отрыжкой и сухим кашлем. При остром аппендиците колет в правом боку, боль резко усиливается при кашле. Признаки могут представлять серьезную опасность для здоровья. Лучше сразу обращаться к врачам, а не заниматься самолечением.
При кашле болит низ живота
«У меня сильно колет живот, когда я кашляю», — утверждает пациент на приеме у врача. Подобный симптом всегда приводит к панике и сильной обеспокоенности.
Боли в области горла или бронхов при затяжном кашле – естественный процесс, ведь именно в этих органах оказались инфицированными.
Но почему при кашле болит низ живота? Стоит более подробно рассмотреть вопрос, ответ на который интересует большое количество людей.
Почему возникает болезненность в животе
Первым делом человек должен разобраться с тем, что же возникло раньше: кашель или неприятные ощущения внизу живота. Если признак простуды проявился немного позже, то эти явления между собой не связаны.
В этом случае рекомендовано посещение гастроэнтеролога и гинеколога. Именно эти врачи помогут установить точный диагноз и разберутся с причинами, которые вызвали патологию.
Если же боль в животе возникла уже после проявления простудных симптомов, точнее, ей предшествовали вирусная инфекция, пневмония или бронхит, то причиной ее появления стало чрезмерное напряжение в мышцах брюшного пресса.
Такое явление не требует врачебного вмешательства и исчезает само по себе.
По утверждению медиков, к появлению болезненных ощущений внизу живота при простуде приводят некоторые факторы. Они таковы:
- Надрыв мышц пресса. Особо актуальна такая проблема среди женщин, ведь их мускулатура не так развита, как у представителей сильной половины человечества.
При появлении сильного кашля наблюдается тот же эффект, как и при качании пресса – сокращение и расслабление мышц в животе. Единственное отличие заключатся в том, что при тренировках человек способен контролировать процесс, а при кашле – нет.
В связи с тем, что спазмы в животе от кашля предотвратить невозможно, мышцы перенапрягаются и надрываются. Чтобы хоть немного облегчить состояние, больной, которого мучает кашель, должен полностью расслабиться и, при очередном приступе, максимально наклониться. Подобные действия «спасут» пресс от лишнего напряжения. - Критические дни у женщин. Менструация, сочетающаяся с сильным сухим кашлем, приводит к резкой болезненности в животе. Это объясняется спазмированием гладкой маточной мускулатуры.
Кашель провоцирует увеличение давления в животе, в связи с чем, боль усиливается. Эта же причина приводит к болевым ощущениям и справа, и слева в брюшной полости. - Заболевания придатков – одна из самых распространенных гинекологических проблем. Воспалительный процесс в яичниках провоцирует боль внизу живота, а при кашле положение еще больше усугубляется.
Женский организм устроен так, что патологические процессы в мочеполовой системе часто протекают бессимптомно. Сюда можно отнести кисту яичников, цистит или поликистоз. И только другая болезнь может их проявить, к примеру, кашель.
В том случае, если низ живота болит на протяжении долгого времени и боль не исчезает при отсутствии кашля, следует показаться врачу. Чрезмерное напряжение мышц могло привести к разрыву кисты – опасному и довольно болезненному процессу. Лечится разрыв только путем проведения оперативного вмешательства. - Патологии желудочно-кишечного тракта. Заболевания пищеварительной системы вызывают боль внизу живота, в районе желудка, за ребрами.
Пациенты, в анамнезе которых имеется гастрит или язвенная болезнь, часто сталкивается с периодическими болями. А при кашле у них может развиться гастроэзофагеальный рефлюкс – попадание кислоты из желудка в пищевод.
Такое явление сильно раздражает слизистые оболочки гортани и трахеи, чем провоцирует новый приступ кашля. А кашель, в свою очередь, приводит к регулярным выбросам кислоты, в результате которых и болит живот.
Лечение подобной патологии должно проводиться комплексно, под строгим контролем отоларинголога и гастроэнтеролога. Ведь если запустить одну болезнь, то от другой избавиться будет невозможно. - Ротавирусная инфекция. Это один из типов гриппа, который негативно сказывается на состоянии ЖКТ, провоцируя диспептические признаки, симптомы фарингита и боль со стороны кишечника.
Если воспалительный процесс находится в восходящей кишке, то боль отдает в нижнюю часть живота справа. А если воспаление локализуется в нисходящей ободочной кишке – боль проявляется слева. - Боррелиоз – инфекция, которую переносят клещи. Патология считается смертельно опасной и угрожает жизни человека, если не начать своевременную терапию.
Признаками заболевания является озноб, высокая температура тела, лихорадка. Пациент страдает от спазмирования гортани, из-за чего болит и живот.
Не смотря на интенсивность кашля и характер боли в животе, специалисты рекомендуют обращаться в медицинское учреждение для постановки точного диагноза и назначения адекватной терапии.
Диагностические мероприятия
Людям, у которых болит низ живота при кашле, назначается обследование, включающее в себя такие процедуры:
- Развернутый анализ крови.
- Общий анализ мочи.
- Анализ кала, который подтвердит или опровергнет наличие у больного гельминтов.
- Эхоскопия внутренних органов – процедура, которая выявляет проблемы внутри организма.
После того, как врач получит результаты обследования, он сможет выставить окончательный диагноз, назначить лечение и избавить человека от мучительного покашливания.
Как справиться с болью в животе
Ситуация, когда болит внизу живота, возникает при продолжительном кашле. Именно поэтому человек должен постараться максимально сгладить данное положение.
Медики предлагают прибегнуть к помощи методов, которые помогут справиться с проблемой в домашних условиях:
- Специальные ингаляции с использованием йода, отваров трав, эфирных масел. При остром течении патологии выполнять процедуры рекомендуется каждые три часа, что поможет увлажнить защитную оболочку гортани и безболезненно вывести мокроту при кашле.
- Приготовление лечебного питьевого сиропа. Для этих целей нужно иметь под рукой мед, сахар, редьку, лук и алоэ. Принимать такой сироп нужно по 1 столовой ложке ежечасно.
- Употребление теплого молока с добавлением боржоми, пары ложек меда или небольшого количества сливочного масла. Такое питье уместно пить тогда, когда режет низ живота при кашле.
- Овсяный отвар быстро справится покашливанием и предотвратит появление болезненности в животе слева.
- Банановая настойка разжижает мокроту, лечит кашель и устраняет сухость слизистых оболочек.
Если болевые ощущения невозможно терпеть, то медики советуют принять спазмолитик, который снизит боль. Сюда относят Но-Шпу, Спазмалгон или Нурофен.
Людям, у которых сильно режет живот при кашле, следует внимательно отнестись к своему здоровью.
Они должны запомнить начало проявления болевых ощущений, какой характер они носят и в какое время суток наблюдаются.
Вся эта информация потребуется лечащему врачу для постановки правильного диагноза.
Современный ассортимент медикаментов позволяют избавиться от любого вида покашливания еще до того, как появится боль в животе.
Поэтому, при первых же симптомах простуды, стоит начать незамедлительное ее лечение, чтобы впредь задаваться вопросом относительно того, почему же болел живот.
У ребенка болит живот температура высокая
Боль в животе, едва ли не самая частая жалоба у детей. Важно помнить, что этот болевой симптом не всегда связан с заболеванием брюшной полости. Иногда это проявление совершенно другой патологии, к тому же может сопровождаться повышением температуры тела. Мамы часто по незнанию или по забывчивости упускают этот момент из виду. А между тем, когда у ребенка болит живот, температура высокая нужно принимать срочные меры. Ведь эти признаки порой являются проявлением серьезной патологии, в ряде случаев требующей хирургического вмешательства. Ниже на сайте www.rasteniya-lecarstvennie.ru приведены основные заболевания, которые могут вызывать боли в животе с одномоментным повышением температуры тела.
Какие причины могут вызвать боли в животе и высокую температуру тела у ребенка?
Заболевания брюшной полости:
• Острый аппендицит. Клиническая картина зависит от возраста ребенка, чем он младше, тем менее выражена симптоматика заболевания. Острый аппендицит чаще всего встречается у детей от 9 до 12 лет, признаки заболевания такие же, как у взрослых. Что касается малышей до года, то симптоматика у них очень скудная. На первый план выходит общая интоксикация.
Дети становятся капризными, вялыми отказываются от еды, может наблюдаться многократная рвота, жидкий стул. Температура тела не высокая субфибрилитет (37,0-37,5С). Боли в животе локализуются в околопупочной области, по характеру не выраженные.
• Стрептококковый перитонит – тяжелая патология, в случае не оказания своевременной медицинской помощи дети погибают в течение 2-3 суток от начала заболевания. Больше всего подвержены этому заболеванию девочки в возрасте от 3 до 5 лет. Причиной служит попадание инфекции с током лимфы и/или крови в брюшную полость. Дебют острый, буквально на протяжении нескольких часов состояние детей резко ухудшается, становиться очень тяжелым. Лихорадка гектическая (35,0-40,0С), стойкая трудно поддается жаропонижающим средствам.
Болевые ощущения не выносимые, чаще всего локализуются в нижних отделах живота, реже они могут быть разлитыми по всему животу. Есть жидкий стул со зловонным запахом. Цвет стула – желто-зеленый. Симптомы интоксикации резко выражены: дети вялые, стонут, цвет кожных покровов с сероватым оттенком. Налицо все признаки септического состояния.
• ОКЗ (острые кишечные заболевания) желудочно-кишечного тракта: гастроэнтерит, энтерит, колит. Их могут вызвать дизентерийная или кишечная палочка, стрепто и/или стафилококки и другие микроорганизмы, которыми можно заразиться фекально-оральным путем. Температура тела повышается, ее цифры могут варьировать от субфибрильных до очень высоких. Боли в животе могут быть разлитыми или локализоваться вокруг пупка.
Стул жидкий, его цвет и наличие примесей (кровь, слизь, комочки не переваренной пищи) зависят от возбудителя. Если малыш мал, пьет не много, то обезвоживание наступает очень быстро. Поэтому, чем раньше будет начато лечение, тем быстрее наступит выздоровление.
• Острый пиелонефрит. Боли в животе разной интенсивности, локализуются в нижней части, и в поясничной обрасти. Есть не частый жидкий стул, признаки интоксикации, частое болезненное мочеиспускание, лихорадка.
Не брюшная патология:
• Острый тонзиллит или попросту ангина. На фоне высокой температуры тела могут появиться коликообразные боли в животе, порой настолько выраженные, что дети могут буквально «сложиться по полам». Это связанно с реакцией лимфоидной ткани всего организма на инфекционный агент и увеличением внутрибрюшинных лимфатических узлов. Бывают случаи поражения аппендикулярного отростка, тогда эти два заболевания идут «рука об руку». А ребенок может оказаться операционном столе.
• Острые инфекционные заболевания: ОРВИ, корь, скарлатина, дифтерия, аденовирусная инфекция. Причиной болевых ощущений является увеличение внутрибрюшинных лимфатических узлов.
В этом случае кроме лихорадки, болит живот, есть признаки основного инфекционного заболевания: сыпь, катаральные явления, насморк. Характер абдоминальных болей может напоминать приступ острого аппендицита, они локализуются в нижних правых отелах живота. Высокая температура тела. Часто осложнением кори является коревой аппендицит, тогда предусмотрено хирургическое лечение.
• Острая пневмония. При этой патологии живот у ребенка болит, боли усиливаются при вдохе. Это связанно с реакцией плевры на инфекционный процесс. Особенно это характерно для крупозных пневмоний. Общее состояние детей тяжелое, симптомы интоксикации быстро нарастают, повышается температура тела. Есть кашель на первых порах он сухой. Спустя несколько дней по мере разрешения процесса он переходит во влажный.
• Острый панкреатит – часто встречающаяся патология у детей, для неё характерно острое начало. Есть абдоминальные боли, они могут быть разлитыми, с постепенной локализацией в левом подреберье. Затем боли приобретают опоясывающий характер иногда приступообразный, отдают в спину. Наблюдается рвота, порой неукротимая, повышение температуры тела.
Хотелось бы обратить внимание родителей на то, что если у ребенка высокая температура, болит живот – это своеобразный звонок, о том, что у него не все в порядке со здоровьем. Поэтому лучше всего в этом случае обратиться к врачу, который выставит верный диагноз и назначит адекватное лечение.