Удаление миндалин лазером, преимущества и недостатки
На сегодня существует много способов удаления миндалин, заменивших классическую хирургическую операцию. Шагнув далеко вперед от дедовских методов, отоларингология поставила на службу лазерный скальпель.
Вообще лазер – это источник однонаправленного излучения с одинаковой длиной волны. В зависимости от дины этой волны осуществляется разное воздействие на ткани. При удалении миндалин задействован разрушающий и спекающий эффекты лазерного луча. Первый позволяет ткань удалить, второй не допускает кровотечение и позволяет избежать открытых раневых поверхностей, которые могут инфицироваться.
Виды лазерного удаления миндалин
- Радикальная тонзиллэктомия. Проводится полное удаление миндалины.
- Лазерная абляция. При этом виде операции удаляются только верхние слои миндалины. В сохраненной части миндалины расширяются лакуны, что позволяет удалить из них скопления гноя и патологических тканей.
В зависимости от целей, преследуемых операцией и состояния миндалин применяются лазеры разных видов.
- Волоконно-оптический лазер используется, когда воспалением поражена большая часть миндалины.
- Гольмиевый лазер позволяет устранять очаги внутри миндалины, оставляя нетронутой окружающие здоровые ткани.
- Инфракрасным лазером можно не только разъединять ткани, но и скреплять их.
- Углеродный лазер дает эффект испарения ткани. Под его воздействием сокращается объем миндалины и ее инфицированных участков.
Когда стоит удалять гланды?
Вот так выглядят уже удаленные миндалины человека
Строго говоря, ситуаций, когда есть необходимость удалить миндалины не так уж и много. Избавляться от них приходится в тех ситуациях, когда угроза другим органам и системам от гнойных очагов в миндалинах превышают риски остаться без этих лимфоидных образований. Тонзиллэктомия показана, если
- количество ангин у пациента за год равно или больше четырех,
- повторные курсы антибиотиков и физиотерапия не приводят к стойкой ремиссии хронического тонзиллита в течение года,
- уже имеются осложнения со стороны сердца (ревматические пороки, миокардит, миокардиодистрофия, бактериальный эндокардит, сердечная недостаточность), почек (пиелонефрит или гломерулонефрит, почечная недостаточность), суставов (реактивный артрит, ревматические проявления), нервной системы (малая хорея),
- была острая ревмавтическая атака или имеется хроническая ревматическая болезнь,
- увеличение миндалин в результате гиперплазии лимфоидной ткани препятствует нормальному дыханию или глотанию.
Противопоказания к удалению миндалин лазером
- Острые инфекционные заболевания, в том числе, респираторные (фарингит, ринит, гайморит, ларингит, бронхит).
- Обострения хронических заболеваний.
- Онкологические патологии.
- Сахарный диабет первого типа и декомпенсация второго.
- Декомпенсированные заболевания сердечнососудистой и дыхательной систем.
- Заболевания крови, связанные с нарушением свертываемости.
- Возраст до десяти лет.
- Беременность.
Преимущества и недостатки лазерного удаления
Ниши миндалин после операции на второй день, фото
- Нет кровотечения, а значит, нет рисков постгеморрагической острой железодефицитной анемии. Также отпадает потребность в электрокоагуляции сосудов. Это выгодно отличает лазерную тонзилэктомию от классической и с использованием микродебридера.
- Операцию можно проводить под местной анестезией. Следовательно, меньше риски аллергии и непереносимости средств для наркоза.
- Продолжительность операции от пятнадцати минут до получаса. Обычное хирургическое вмешательство гораздо продолжительнее.
- Удаление миндалин лазером можно провести амбулаторно. Не требуется длительное восстановление после операции, не теряется трудоспособность.
- Нет открытой раны, поэтому она не может инфицироваться. Отпадает потребность в антибиотиках в послеоперационный период.
- За одно посещение решается многолетняя проблема лечения хронического тонзиллита.
- Возможен ожог тканей и боли после прекращения действия анестетика.
- Удаление миндалин лазером – это потеря барьера для инфекции. Вместо тонзиллита можно приобрести фарингит, ларингит, бронхит.
- При абляции возможны рецидивы заболевания, так как лимфоидная ткань удаляется не полностью.
- Стоимость такой процедуры достаточно высокая и требует определенных навыков врача. Цены на лазерное удаление миндалин колеблются, многое зависит от имиджа клиники и стоимости оборудования
Как проводится удаление миндалин лазером?
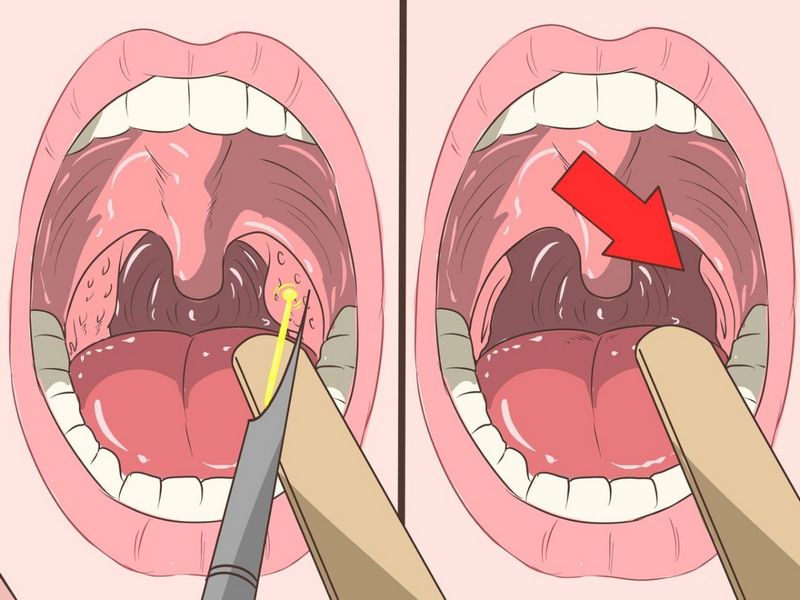
Выполняется местная анестезия: на слизистую глотки распыляется обезболивающее (чаще всего дикаин). Затем миндалину захватывают щипцами и постепенно отслаивают ее от подлежащих тканей лазерным лучом, испускаемым насадкой аппарата. Сосуды, которые пытаются при повреждении кровить, лазер спекает, не давая крови вытекать.
Видео: удаление миндалин лазером
Качество операции
Эффективность радикальной тонзилэктомии с использованием лазера приближается к восьмидесяти процентам. Абляция оставляет возможности для повторного развития тонзиллита. По сравнению с классической операцией, когда используются разрезы скальпелем и ножницами и отрыв миндалин петлей, несколько более долгим может быть период восстановления. Это возможно в случаях, когда был допущен ожог слизистой оболочки. В целом, операция со своей задаче по устранению гнойных очагов, угрожающих здоровью и трудоспособности пациента, справляется на весьма приличном уровне. Остается только правильно выбрать врача с головой и руками и клинику с современным оборудованием и лекарственным обеспечением.
Удаление небных миндалин (тонзиллэктомия)
Тонзиллэктомия – это удаление небных миндалин, пораженных хроническим воспалительным процессом. К хирургическому вмешательству прибегают, если оказались неэффективны несколько курсов консервативного лечения или есть риск развития осложнений. Врачи Центра хирургии «СМ-Клиника» успешно проводят удаление миндалин, используя классическую методику.
Преимущества тонзиллэктомии для лечения небных миндалин
ЛОР-хирурги Центра обладают большим опытом проведения тонзиллэктомии и выполняют операции любой сложности.
После удаления миндалин пациент находится в стационаре Центра не более суток.
Показания к тонзиллэктомии
- Хронический тонзиллит с частыми обострениями и неэффективностью консервативной терапии
- Гипертрофия небных миндалин, вызывающая сужение дыхательных путей.
Стоимость хирургического лечения
зависит от многих факторов: диагноза, стадии
заболевания, метода проведения операции и т.д.
Что вам следует сделать
Подготовка к операции по тонзиллэктомии
Перед тонзиллэктомией пациенты Центра проходят комплексное обследование. Оно включает в себя выполнение анализов крови (общий, на свертываемость, инфекции), мочи, проведение ЭКГ, рентгенографии органов грудной клетки. Также необходимо получить консультации анестезиолога и стоматолога, заключение терапевта о наличии сопутствующих заболеваний, препятствующих операции удаления миндалин при хроническом тонзиллите. Проведение комплексного обследования позволяет нам выяснить состояние здоровья пациента, ведь тонзиллэктомия не выполняется при наличии острых или обострении хронических заболеваний. Кроме того, в рамках предоперационной подготовки специалисты Центра подбирают оптимальный вид анестезии.
Техника проведения процедуры
Тонзиллэктомия под общим наркозом
Тонзиллэктомия под общим наркозом. Использование этого вида анестезии позволяет провести удаление миндалин при тонзиллите любой степени. Врач производит удаление одной или обеих миндалин с использованием специального инструментария. Затем отоларинголог ушивает ложе удаленной миндалины с целью профилактики кровотечения в послеоперационном периоде. При проведении радиоволновой тонзиллэктомии ушивание ниш не требуется.
Тонзиллэктомия под местной анестезией
Тонзиллэктомия под местной анестезией. Применяется при небольшом объеме вмешательства или противопоказаниях к использованию общего наркоза. Во время операции пациент находится в положении сидя. Зону операции обезболивают инъекциями местных анестетиков. Затем хирург проводит удаление гланд, остановку кровотечения. Ушивание ран, как правило, не выполняется.
В зависимости от объема хирургического вмешательства и используемого при тонзиллэктомии наркоза операция длится от 20 до 60 минут.
Специалисты Центра хирургии «СМ-Клиника» в совершенстве владеют классическими и современными методами удаления небных миндалин.
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Реабилитация после тонзиллэктомии
После удаления миндалин пациент находится в стационаре Центра не более суток. Чтобы не допустить осложнений после тонзиллэктомии, дома следует строго придерживаться рекомендаций врача: принимать лекарственные препараты, ограничить физические нагрузки, исключить тепловые процедуры. В течение недели нужно соблюдать голосовой режим и щадящую для горла диету: исключить твердые, горячие, острые, соленые, маринованные продукты, кислые, газированные и алкогольные напитки. Послеоперационный период при тонзиллэктомии длится около 2-х недель.
Мы предлагаем выгодные цены в Москве на удаление небных миндалин (тонзиллэктомия). Звоните и записывайтесь на прием: +7 (495) 777-48-49.
Почему именно мы?
Высокая квалификация и опыт врачей
Хирурги Центра — высококвалифицированные специалисты, имеющие значительный опыт работы в России и за рубежом.
Крупный хирургический центр
В Центре хирургии – 10 операционных и более 80 оперирующих специалистов по всем направлениям современной хирургии.
Современные малотравматичные методики
Выполняются эндоскопические и лапароскопические операции через мини-проколы, а также радиоволновая бескровная хирургия.
Специалисты Центра разрабатывают тактику хирургического лечения и программу реабилитации для каждого пациента.
Каждый пациент находится под наблюдением лечащего врача и медицинских специалистов до самой выписки. Стационар оснащен палатами интенсивной терапии.
Круглосуточный комфортабельный стационар
Круглосуточное медицинское наблюдение, высокая квалификация врачей и медицинских сестер, комфортабельные палаты, индивидуальное меню.
Комплексное лечение с использованием современных возможностей восстановительной медицины значительно сокращает процесс реабилитации.
Транспортировка пациента из любых регионов
Собственная Служба скорой помощи обеспечивает медицинскую транспортировку и госпитализацию пациентов в наш стационар из любых городов и регионов.
Амбуалаторная Отоларингология
Кабинет оснащен современным лазерным и эндоскопическим оборудованием.
МЫ занимаемся лечением острых и хронических воспалительных заболеваний уха, горла, носа у ВЗРОСЛЫХ и ДЕТЕЙ, а так же различных новообразований лор органов.
Одна из частых проблем, с которыми к нам обращаются пациенты, это ВАЗОМОТОРНЫЙ РИНТИТ (или СОСУДИСТЫЙ НАСМОРК).
При вазомоторном рините практически постоянно затруднено носовое дыхание, и человек постоянно использовать сосудосуживающие капли, что бы хоть как-то облегчить свое состояние. Многие делают это годами и уже не могут жить без капель. Мы предлагаем в таких случаях произвести прижигание носовых раковин медицинским лазером. Манипуляция не сложная, проходит амбулаторно (безболезненная и почти бескровная). Функция нормального носового дыхания восстанавливаются примерно через неделю.
Еще одна очень распространенная проблема — ХРАП. ХРАП — это не смешно! ХРАП — серьезно и опасно.
ХОРОШИЙ ДЕНЬ НАЧИНАЕТСЯ НОЧЬЮ. Здоровый сон и здоровая жизнь. С глубокой древности два этих понятия идут рука об руку. В самом деле, не менее трети жизни человек проводит во сне, Так что по определению не может быть здоровой жизни без здорового полноценного сна. Однако современная жизнь вносит свои коррективы в нашу повседневность.
Храп – это звук, возникающий от соприкосновения мягких частей глотки, когда поток воздуха проходит сквозь дыхательные пути, которые сужены. Самые распространенные причины храпа:
- искривление носовой перегородки
- узкие носовые ходы
- полипы носа
- нарушенный прикус
- ожирение 3-4 степени
- провисание мягкого неба
Не правы те люди, которые считают ХРАП безобидным проявлением (которое доставляет неудобство окружающим). Но если без шуток, это серьезная медицинская проблема, опасная для здоровья пациента.
Храпящий человек, особенно с признаками ночной остановки дыхания, так называется синдром абструктивного АПНОЭ сна, за ночь может составлять от нескольких секунд до часа, двух часов и более в сумме, человек не высыпается Сам, и не дает нормально спать своим близким.
Врачи всего мира давно сделали вывод, что ХРАП всегда ведет к кислородному голоданию. Особенно это отражается на таких жизненно важных системах организма, как сердечно-сосудистая система и нервная, провоцируется развитие ишемической болезни сердца, сахарного диабета, гипертонической болезни, повышается риск тромбообразования ( у «ХРАПУНОВ» В 5 раз выше риск возникновения инфарктов и инсультов. ).
8% внезапных смертей, особенно в ночное время, случаются именно по этой причине!
Медики не равнодушны к этой проблеме, и поэтому постоянно ищут способы лечения, диагностики, предотвращения ХРАПА. Было выявлено, что основной причиной является расслабленность стенок глотки мягкого неба.
ЕСЛИ У ВАС ОТМЕЧАЕТСЯ:
- мучительная дневная сонливость!
- снижение памяти и внимания!
- разбитость, головные боли по утрам!
- остановки дыхания во сне!
- артериальная гипертония!
- избыточная масса тела!
- снижение потенции и ночное мочеиспускание!
- плохо поддается лечению гипертония
- инфаркт и инсульт в 40-50 лет
Значит скорее всего у ВАС имеется серьезное нарушение сна, присутствует остановка дыхания во сне (синдром обструктивного апноэ сна – СОАС) . которое требует диагностики и лечения. Но вы пока не обращали на это внимание.
Позвоните и запишитесь на диагностику. НЕОБХОДИМО ПРОВЕРИТЬ ДАННЫЙ ДИАГНОЗ . ТАБЛЕТОК от храпа НЕТ.
Проверка проводится очень просто, домой на ночь выдается специальное оборудование, которое вы надеваете на руку и спите! На следующий день врач делает расшифровку записи прибора выводы по проблеме и способы решения.
Оборудование во время сна регистрирует: пульс, наличие остановок дыхания (его характер) и их продолжительность, степень насыщения крови кислородом.
Пусть не удивляются мужчины, проблемы с потенцией – это всегда и физиологическая и, часто, даже в большей степени, психологическая проблема. Причин может быть множество. Как ни парадоксально, храп одна из них, т. к., сильный хронический храп и остановки дыхания во сне ведут к снижению кислорода в крови, снижается выработка тестостерона, далее снижение потенции.
Лечением ХРАПА занимаются во всем мире уже более полувека, до недавнего времени медицинская помощь для избавления от этой проблемы была практически недоступной. Здесь требуется хирургическое вмешательство, которое раньше было выполнить практически не возможно, т.к. применение обычного скальпеля чревато очень серьезным кровотечением, и требуется не менее чем полумесячная госпитализация. Лазер совершил прорыв и дал возможность пациенту избавление от этой беды. Действительно, беды: ведь храп — не только социальная проблема, когда человек просто мешает нормально спать близким. А как сложно таким людям ездить и спать в поездах, они чувствуют себя дискомфортно. Многих наших пациентов приводят в центр их жены, поскольку чаще храп отмечается у мужчин, но встречается он и у женщин.
Наш центр предлагает два способа лечения этого заболевания:
- С помощью хирургического лазера, называется ЛАЗЕРНАЯ УВУЛОПАЛАТОПЛАСТИКА, проводится амбулаторно, результаты после лечения очень хорошие.
- Аппаратный метод — лечебная СИПАП-ТЕРАПИЯ.
По записи: Понедельник — Пятница; суббота до 14.00
Удаление миндалин лазером: плюсы и минусы процедуры
В защите организма человека от различного рода инфекций весомое место принадлежит миндалинам.
Миндалины – небольшого размера органы, локализованные во рту и носоглотке, обладающие способностью разрушать патогенные микроорганизмы. Длительные и участившиеся простудные инфекции способствуют тому, что происходит перегруженность работы гланд, они перестают осуществлять свои задачи и сами оказываются накопителями микробов. В такой ситуации иногда крайней лечебной мерой является только операция. В связи с чем ларинголог может рекомендовать пациенту удаление миндалин лазером.
Методы лазерной терапии
Лазерное удаление гипертрофированных миндалин – прогрессивная методика полного либо выборочного операбельного устранения больных гланд с применением лазерной установки. Сущность лазеротерапии состоит в направлении монофазных волн на заданную глубину и наступлении эффекта последовательного отслаивания с прижиганием кровеносных сосудов.
Путем лазера можно улучшить физическое состояние человека, снять дискомфорт в горле, оказать целебное действие на гланды. К сожалению, удаление полностью гланд у взрослых лазером затруднительно, особенно если были тяжелые гнойные поражения глотки и острое течение хронического тонзиллита. Миндалина – очень крупная структура, чтобы можно было сделать ее выпаривание полностью. Лазер применяется для усечения миндалины, чтобы снизить ее параметры.
Учитывая площадь патологического процесса гланд, хирург может прибегнуть к следующим видам лазерного лечения:
- Лазерная абляция увеличенных миндалин – предполагает локальное, точно выверенное иссечение лазерным импульсом больных тканей гланд;
- Эктомия – это удаление гланд целиком, включая соседние ткани. Используется в самых запущенных случаях болезни.
В зависимости от протекания болезни, лазерное удаление больных гланд проводится с помощью различных типов лазера:
- инфракрасный. Данный вид лазера с помощью инфракрасного луча может разъединять и спаивать часть тканей;
- оптико-волоконный. Его применяют в случае проведения полного удаления органа. Является самым мощным типом лазерного облучения и используется для влияния на большие зоны воспаления;
- углеродистый. Оказывает мягкое действие на ткани, убирает отечность гланд;
- гольмиевый. Иссекает только больные внутриминдальные участки, оставляя здоровыми окружающие лимфоидные ткани.
Таким образом, каждый вид лазера имеет свои нюансы использования и действия. Тотальное лазерное удаление увеличенных миндалин выполняется с помощью инфракрасного лазера и с волоконной оптикой, а гольмиевый и углеродный приборы применяются для частичного иссечения органа.
Преимущества и недостатки лазерного лечения
Использование лазерной технологии в отоларингологии с целью избавления от миндалин отличается неоспоримыми достоинствами:
- отсутствие выделения крови при операции;
- выполнение в рамках амбулаторного приёма;
- быстрое восстановление и заживление тканей;
- сохранение работоспособности пациента;
- отсутствие открытых раневых поверхностей;
- атравматичность и безболезненность;
- снижение риска возникновения аллергических реакций;
- быстрота проведения – не больше 25 минут;
- отсутствие прямого контакта с обрабатываемым участком гланд, исключение риска инфицирования.
- сильная боль в горле после снижения действия местного наркоза;
- вероятность рецидива патологии;
- наличие противопоказаний;
- дороговизна процедуры.
Показания и противопоказания к операции
Основными показаниями к проведению лазерного удаления гланд являются:
- появление ангины более 3-4 раз в год с повышенной температурой;
- сопутствующие болезни в виде осложнений на сердце, почки, суставы;
- безуспешность медикаментозного лечения;
- отсутствие полноценного носового дыхания;
- храпение во сне с периодическими прекращениями дыхания.
Безусловными противопоказаниями к удалению миндалин лазером являются:
- патологии злокачественного характера;
- неполадки в кровеносной системе;
- нервно-психические отклонения;
- тяжкие заболевания сердца, почек, печени;
- детский возраст до 10 лет;
Имеется список временных ограничений, при которых с лазерным лечением необходимо повременить:
- инфекционные либо вирусные заболевания в период обострения;
- острый кариес и парадонтит;
- вынашивание ребенка, лактация;
- обострение хронических ревматоидных болезней;
- туберкулез в активной стадии;
- менструация;
- повышенное давление;
- сахарный диабет.
Как проходит удаление миндалин лазером
Процедура вырезания миндалин выполняется по следующему алгоритму:
- Больной усаживается в манипуляционное кресло. Врач орошает ротовую полость, глотку местным анестезирующим веществом.
- После полного онемения, хирург направляет к гландам прибор, ухватывает их щипцами и воздействует лазерным излучением в 4-5 заходов. Обработка воспалительных очагов длится 10-15 сек. Для избежания риска кровотечения лазером хирург делает прижигание миндалин, в результате происходит «запекание» сосудов.
- Время лечения миндалин с помощью лазера – 20-25 минут. Затем лазерный щуп извлекается. Операционное поле основательно прочищается и обеззараживается.
- Лазерным устройством делается коагуляция, чтобы не допустить кровотечений из миндалин.
- Пациент, получает врачебные назначения и направляется домой через 2 часа после манипуляции.
Послеоперационный период и прогнозы
Восстановительная терапия после лазерного вмешательства составляет в среднем 5 дней. В этот период нет необходимости в употреблении антибактериальных средств, но требуется соблюдать специальный режим. Необходимо придерживаться рекомендованного меню. Питание должно быть разнообразным, но щадящим, необходимо включать мягкие, однородные блюда. Под строгим запретом находятся алкоголь и табакокурение. Также не нужно увлекаться тяжелыми физическими нагрузками, не допускать пребывания в холодной среде.
Стойкое улучшение здоровья наступает примерно через 7-14 дней и может сохраниться на длительный срок, обычно до 8 лет. После операции значительно уменьшается риск острых и хронических тонзиллитов. Некоторые специалисты полагают, что лазерное иссечение гланд снижает вероятность ОРВИ, ОРЗ, укрепляет иммунную систему.
Лазерное удаление миндалин: преимущества, описание процедуры и противопоказания
Удаление миндалин с помощью лазерной установки является прекрасной альтернативой традиционному оперативному вмешательству. Лазер позволяет избежать большой потери крови – гланды обрабатываются лучом разной мощности и длины. В результате происходит последовательное разрушение и спекание тканей.
Преимущества и недостатки
Метод хорошо работает, если требуется быстрое и качественное удаление очага инфекции. Можно извлечь как всю миндалину, так и некоторую её часть.
Преимущества лазерного удаления миндалин:
- Возможность решить проблему с хроническим тонзиллитом (воспалением лимфоидной железы) за одно посещение хирургического кабинета.
- Отсутствие открытых раневых поверхностей и исключение сильного кровотечения. Сосуды под воздействием высоких температур спекаются, что исключает не только кровотечение, но и проникновение в ранку инфекции.
- Возможность амбулаторного проведения операции. Обработка лазером занимает от 15 минут до получаса. Пациент не теряет трудоспособности и может приступать к обыденным занятиям сразу по завершении оперативного вмешательства.
- Снижение риска возникновения аллергии – не требуется общий наркоз, достаточно местной анестезии.
- Исключена послеоперационная анемия, так как у пациента нет большой потери крови.
Недостатки и возможные осложнения:
- Высокая стоимость процедуры. Цена во многом зависит от популярности клиники и квалификации хирурга.
- Неполное удаление лимфоидной ткани. В результате происходит её повторное разрастание и возникновение воспалительного процесса.
- Снижение защитных функций организма. Из-за удаления гланд теряется барьер, ранее предотвращавший распространение инфекции. Без миндалин пациенты чаще болеют бронхитом, ларингитом и фарингитом в послеоперационный период.
- Возможно возникновение сильного ожога. После прекращения действия обезболивающего будет ощущаться боль при глотании.
Особенности и виды удаления
Выбор метода и типа луча зависит от характера заболевания и степени поражения гланд инфекционными процессами. Все эти нюансы определит врач после тщательного осмотра и обследования пациента.
Типы лучей и показания к их применению:
- углеродная лазерная установка применяется для испарения избыточной влаги и устранения сильных отёков;
- инфракрасные лучи помогают скрепить здоровые ткани и удалить повреждённые;
- гольмиевое излучение показано для удаления отдельных воспалённых участков (при этом вся здоровая ткань остаётся неповреждённой);
- волоконно-оптические лучи применяются для полного удаления гланд (при радикальной тонзилэктомии).
Различают два основных метода лазерной деструкции:
- Частичное иссечение инфицированных участков – абляцию.
- Полное выжигание или радикальную тонзилэктомию.
Когда операция показана
Любое хирургическое вмешательство должно быть оправдано! Касается это и лазерной терапии. Никто не будет удалять гланды только по желанию пациента. Врач оценивает показания и принимает взвешенное решение, опираясь на самочувствие больного человека.
- при сильных отёках горла или разрастании инфицированных тканей (гиперплазии);
- при ревматических болях, связанных с обострением тонзиллита;
- при осложнениях, повлиявших на работу почек, нервной и сердечнососудистой системы;
- при стойкой ремиссии в течение года на фоне регулярного приёма антибиотиков и антибактериальных препаратов;
- при частом заболевании ангиной (от 4 раз в год).
Основные противопоказания
Нельзя использовать лазерную установку для оперативного вмешательства:
- если возраст больного меньше десяти лет;
- если женщина беременна;
- если у женщины период менструации;
- если нарушена свёртываемость крови;
- если имеются прогрессирующие заболевания дыхательной и сердечнососудистой системы;
- если присутствуют онкологические заболевания;
- если имеется туберкулёз в активной стадии;
- если пациент болен сахарным диабетом;
- если обострились хронические заболевания горла, уха и носа или имеется острый инфекционный процесс (ОРВИ, отит, ларингит, ринит, бронхит).
Как происходит операция
За три часа до хирургического вмешательства нельзя есть и пить!
Пациент помещается в хирургическое кресло. Горло обрабатывается раствором лидокаина для снижения чувствительности. Затем к миндалине подводится электрод и производится обработка лазером.
Каждый цикл занимает по 10-15 секунд, чтобы исключить ожог. Всего повторяется до пяти циклов.
Лучом удаляются все гнойные очаги. Рубцы рассекаются для обеспечения оттока содержимого впадин на железе. Самые крупные углубления расширяются, а затем разглаживаются.
После завершения процедуры за больным ведётся наблюдение в течение двух часов. Если никаких осложнений нет, он может покинуть медицинское заведение, получив рекомендации врача на реабилитационный период.
Реабилитация
Восстановительный период занимает в среднем четыре-пять суток.
В это время нельзя есть горячую, острую и твёрдую пищу. Все блюда и питьё охлаждается, чтобы не травмировать операционные области. В 1-е сутки можно пить только чистую воду. Со второго дня в рацион вводится пища в пюреобразном виде.
Рекомендуется пройти курс иммуноукрепляющей терапии. Ведь организму необходимо сформировать надёжный защитный барьер от инфекций. В течение первого месяца необходимо избегать простуд.